Infezione da HIV
Secondo le stime dell’UNAIDS e dell’OMS, nel 20111:
- 34 milioni di persone in tutto il mondo convivono con l’HIV
- 2,5 milioni di persone hanno contratto l’infezione da HIV
- 1,7 milioni di persone sono decedute per malattie correlate all’AIDS
Definizione
Il virus dell’immunodeficienza umana (HIV) è un lentivirus (famiglia dei retrovirus) che attacca i globuli bianchi, fondamentali per il sistema immunitario umano, compresi i macrofagi, le cellule dendritiche e soprattutto le cellule T helper (linfociti CD4)2.
L’HIV si trasmette attraverso i fluidi corporei, ad esempio sangue, liquido seminale, fluidi vaginali, liquido precoitale o latte materno. La modalità più frequente di trasmissione è rappresentata dai rapporti sessuali non protetti. Altre vie di trasmissione sono le trasfusioni di sangue, la condivisione di aghi per l’uso di sostanze stupefacenti per via endovenosa e la trasmissione da madre a figlio durante la gravidanza, il parto o l’allattamento al seno.L’HIV infetta le cellule del sistema immunitario e le distrugge o le rende inefficaci, cosicché il sistema immunitario si deteriora e non è più in grado di contrastare le infezioni. Senza il trattamento antiretrovirale, la patologia progredisce in genere secondo diverse fasi:
- Primo anno: diminuzione rapida e transitoria del numero di linfociti CD4;
- Progressione da pochi mesi a oltre 10 anni: la quantità dei linfociti T CD4+ diminuisce lentamente al di sotto di un livello critico, e il sistema immunitario non è più in grado di contrastare le infezioni opportunistiche;
- Stadio finale: insorgenza dell’AIDS conclamata (sindrome da immunodeficienza acquisita), caratterizzata da una o più infezioni opportunistiche associate all’HIV o tumori, e infine sopraggiunge la morte.
Diagnosi
Spesso le persone che vivono con l’HIV non sanno di essere infette3, in parte perché dopo una recente infezione non manifestano sintomi. Questi individui sono, però, molto contagiosi e possono trasmettere la malattia senza saperlo. Si spiega il motivo per cui molte autorità raccomandano il test dell’HIV nel corso dell’assistenza medica di routine per adulti, adolescenti e donne in gravidanza3. Grazie alla diagnosi precoce, è possibile prevenire la trasmissione e avviare prima il trattamento antiretrovirale. Un numero crescente di evidenze suggerisce che, con un trattamento iniziato presto, la qualità di vita è migliore, il rischio di trasmissione è inferiore e vi sono meno probabilità di sviluppare l’AIDS3.
Test diagnostici
Lo screening convenzionale per l’HIV è di solito realizzato con esami eseguiti su sangue, su espettorato o su urine per rilevare la presenza degli anticorpi anti-HIV.
- Questi test sono sensibili e accurati quando gli anticorpi sono presenti in quantità sufficiente, in media dopo circa 22 giorni dall’esposizione.
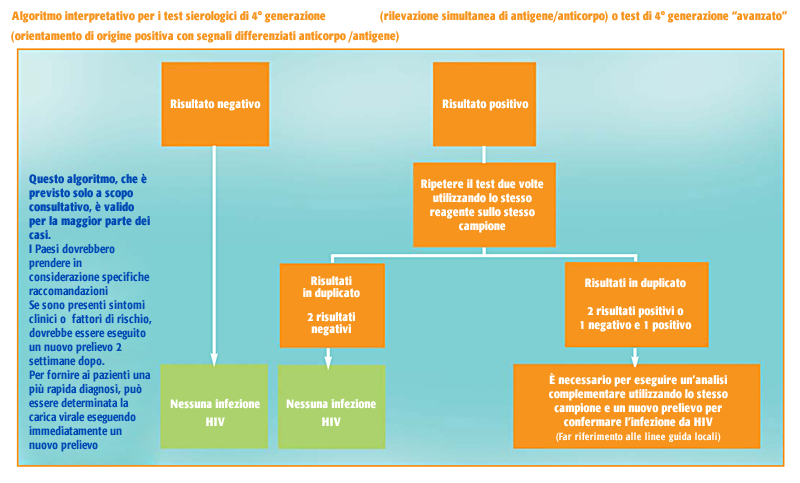
- L’utilizzo dei test ELISA combinati di 4a generazione che rilevano contemporaneamente gli anticorpi anti-HIV e l’antigene p24 per l’HIV-1, permette di individuare l’infezione in maniera efficace prima degli altri test che rivelano solo gli anticorpi3.
- I test rapidi “point-of-care” contribuiscono a rendere lo screening più accessibile. Questo aspetto è particolarmente importante nei Paesi in via di sviluppo, dove l’accesso agli esami diagnostici rappresenta un problema.
- Quando il risultato è positivo, viene eseguito un test di conferma, spesso ricorrendo al Western blot per l’HIV-1 o all’immunofluorescenza.
Monitoraggio
- I test molecolari quantitativi, quali eseguiti con tecniche quali PCR o NASBA, sono impiegati per misurare la carica virale nelle persone positive all’HIV. È importante monitorare con regolarità la carica virale, al fine di assicurare un trattamento antiretrovirale efficace4.
- L’impiego del test su goccia di sangue essiccato (DBS) semplifica la raccolta e il trasporto dei campioni di sangue per il monitoraggio della carica virale. Il semplice formato della carta da filtro rende il monitoraggio più accessibile in tutto il mondo, soprattutto nelle regioni remote.
Prevenzione/trattamento
Prevenzione
Sebbene al momento non esista un vaccino contro l’HIV, la prevenzione della diffusione dell’infezione da HIV rappresenta una strategia chiave delle campagne educative e politiche volte allo sradicamento di questa patologia, compresa la Dichiarazione politica delle Nazioni Unite sull’HIV e sull’AIDS del 20115. Tra i metodi fondamentali di prevenzione vi sono:
- Riduzione del rischio di trasmissione sessuale attraverso rapporti sessuali (più) sicuri:
- Riduzione del numero di partner sessuali
- Utilizzo regolare del preservativo3
- I trattamenti antiretrovirali contribuiscono a ridurre il rischio di diffusione in molti modi:
- Riducono la quantità di virus nelle persone affette da HIV, abbassando il rischio di trasmissione, compresa quella da madre a figlio6,7
- Il trattamento subito dopo l’esposizione riduce il rischio di contrarre l’HIV8
- La profilassi orale pre-esposizione (PrEP) è raccomandata per i soggetti a rischio (in particolare: uomini e donne transgender che hanno rapporti sessuali con altri uomini; coppie eterosessuali sierodiscordanti)9
- Il controllo regolare dei prodotti ematici e degli organi dei donatori ha ridotto estremamente il rischio di trasmissione durante le trasfusioni di sangue e il trapianto di organi10
- I programmi di distribuzione di aghi e siringhe rivolti ai tossicodipendenti che assumono droghe per via endovenosa hanno contribuito a prevenire la trasmissione in seguito all’utilizzo condiviso degli aghi11
Trattamento
Attualmente non esiste alcuna cura per l’HIV o l’AIDS, ma gli odierni trattamenti antiretrovirali per l’HIV hanno sensibilmente migliorato la qualità di vita e la prognosi per le persone affette da HIV.
- Le terapie antiretrovirali (ART) possono essere suddivise in quattro classi
- Inibitori nucleosidici della trascrittasi inversa (NRTI)
- Inibitori non nucleosidici della trascrittasi inversa (NNRTI)
- Inibitori di ingresso e della fusione (IF)
- Inibitori delle proteasi (IP)
- Per ottimizzare il trattamento, si ricorre a un’associazione di farmaci appartenenti ad almeno tre delle quattro classi antiretrovirali12. Si può pertanto parlare di “triplice terapia” o “cocktail di farmaci”.
- Un obiettivo fondamentale del trattamento è la riduzione della carica virale nel plasma.
- È necessario monitorare i linfociti CD4, la carica virale e lo stato metabolico e di sicurezza.
- L’immunizzazione e la profilassi sono inoltre molto importanti per le persone affette da HIV perché le aiutano a proteggersi dalle infezioni opportunistiche3.
Linee guida
- World Health Organisation (WHO) Consolidated guidelines on the use of antiretrovirals for treating and preventing HIV infection
http://www.who.int/hiv/pub/guidelines/arv2013/en/ - World Health Organisation (WHO) Global update on HIV treatment 2013: results, impact and opportunities
http://www.who.int/hiv/pub/progressreports/update2013/en/ - UNAIDS Report on the Global AIDS Epidemic 2012
http://www.unaids.org/ - Screening for HIV: U.S. Preventive Services Task Force Recommendation Statement.
Virginia A. Moyer, MD, MPH, on behalf of the U.S. Preventive Services Task Force (USPSTF). Annals of Internal Medicine Clinical Guidelines: April 30, 2013
http://www.uspreventiveservicestaskforce.org/uspstf13/hiv/hivfinalrs.pdf - WHO recommendations on the diagnosis of HIV infection in infants and children
WHO: 2010. (NLM classification: WC 503.1)
http://whqlibdoc.who.int/publications/2010/9789241599085_eng.pdf - Guidelines for the prevention and treatment of opportunistic infections in HIV-infected adults and adolescents: recommendations from the Centers for Disease Control and Prevention, the National Institutes of Health, and the HIV Medicine Association of the Infectious Diseases Society of America. Panel on Opportunistic Infections in HIV-Infected Adults and Adolescents.
http://aidsinfo.nih.gov/contentfiles/lvguidelines/adult_oi.pdf
RIFERIMENTI BIBLIOGRAFICI
- UNAIDS, WHO 2011
- Cunningham, A. et al. "Manipulation of dendritic cell function by viruses".Current opinion in microbiology 13 (4): 524–529.
- Moyer, VA. Annals of Internal Medicine Clinical Guidelines: Screening for HIV: U.S. Preventive Services Task Force Recommendation Statement. April 30, 2013
- Dewar R, et al. Diagnosis of human immunodeficiency virus infection. In: Mandell GL, Bennett GE, Dolin R, eds. Principles and Practice of Infectious Diseases. 7th ed. Philadelphia, Pa: Elsevier Churchill Livingstone; 2009:chap 119.
- UNAIDS Report on the Global AIDS Epidemic 2012
- Cohen MS, et al. Prevention of HIV-1 infection with early antiretroviral therapy. The HPTN 052 Study Team.N Engl J Med 2011.
- WHO recommendations on the diagnosis of HIV infection in infants and children. WHO: 2010. (NLM classification: WC 503.1)
- CDC. Antiretroviral post-exposure prophylaxis after sexual, injection-drug use, or other non-occupational exposure to HIV in the United States: recommendations from the U.S. Department of Health and Human Services. MMWR 2005;54(No. RR-2):1-20
- Guidance on oral pre-exposure prophylaxis (PrEP) for serodiscordant couples, men and transgender women who have sex with men at high risk of HIV: Recommendations for use in the context of demonstration projects. WHO: July 2012.
- Rogers MF, et al. National Center for Infectious Diseases Jones WK., Dr. P.H. Office of the Associate Director for HIV/AIDS. Guidelines for Preventing Transmission of Human Immunodeficiency Virus Through Transplantation of Human Tissue and Organs. CDC: May 20, 1994 / 43(RR-8);1-17
- Bruneau J, et al. Trends in Human Immunodeficiency Virus Incidence and Risk Behavior Among Injection Drug Users in Montreal, Canada: A 16-Year Longitudinal Study. Am. J. Epidemiol. (2011) 173 (9): 1049-1058.
- Guidelines for the Use of Antiretroviral Agents in HIV-1-Infected Adults and Adolescents. Panel on Antiretroviral Guidelines for Adults and Adolescents. Department of Health Services (http://www.aidsinfo.nih.gov/)
Il presente sito non vuole essere una fonte di suggerimenti medici
Il contenuto a carattere sanitario del sito è presentato in forma sintetica, è di natura generica ed è unicamente fornito a scopo informativo. Non è concepito, né raccomandato, per essere utilizzato in sostituzione del consulto medico di un professionista. Il contenuto a carattere sanitario del sito non deve essere usato per diagnosticare un problema o una malattia riguardanti la salute o la forma fisica. Cercare sempre il consulto del proprio medico o di altri specialisti qualificati per qualsiasi condizione medica o trattamento. Nessun contenuto di questo sito è da utilizzarsi per diagnosi medica o trattamento. Non deve essere utilizzato dai medici come unica fonte di informazione per prendere decisioni sulle prescrizioni. Non ignorare o ritardare mai il consulto medico a causa di qualcosa che sia stato letto su questo sito.